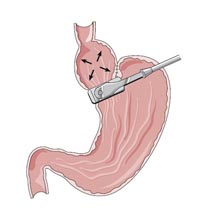
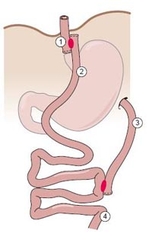
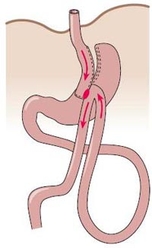
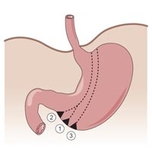
Das erste steuerbare Magenband wurde 1993 in Belgien in minimal – invasiver Operationstechnik implantiert. Nach einem anfangs rasanten Anstieg der Bandimplantationen weltweit, wird heute aufgrund der häufig auftretenden Langzeitkomplikationen und der hohen Rate der Therapieversagern (etwa 1/3) die Indikation zur Magenbandimplantation nur noch selten gestellt. Das Prinzip des steuerbaren Magenbandes besteht in der alleinigen Restriktion. Durch die Implantation des Magenbandes wird ein kleiner Pouch (Vormagen) gebildet. Die innere Oberfläche des Bandes ist aufblasbar. Je nach Füllungszustand ändert sich der innere Durchmesser des Bandes und bedingt somit die Steuerbarkeit des Durchlasses von dem Vormagen in den Hauptmagen. Das Band wird mit der Steuerkammer (Port) durch ein langes Silikonband verbunden. Durch eine Punktion der Portkammer kann das System gefüllt oder entleert werden. Die alleinige Restriktion verlangt eine hohe Compliance (Mitarbeit) des Patienten.
Die Steuerung des Magenbandes wird nicht während der Operation vorgenommen, da es hier sehr schnell bei der Nahrungsaufnahme zu Verschwellungen kommen kann. Das Prinzip besteht darin, dass nach Platzierung des Magenbandes die Patienten ihre Flüssigkostphase zunächst fortsetzen und nach 3 Wochen erneut einbestellt werden. Haben die Patienten mehr als 5 bis 7 kg abgenommen, so wird zugewartet, bis eine stagnierende Gewichtskurve eintritt. Es gibt Patienten, die allein durch die Implantation des Magenbandes ausreichend an Gewicht abnehmen, ohne dass das Band jemals durch Punktion der Portkammer unter der Haut eingestellt wurde. Kommt es zum Gewichtsstillstand bzw. die Patienten haben nicht ausreichend in der Initialphase abgenommen, dann wird unter Durchleuchtung im Röntgeninstitut mit einer sehr feinen dünnen Nadel die Portkammer unter der Haut unter Durchleuchtung punktiert. Die Portnadel ist mit einem Schlauchsystem und kontrastmittelhaltiger Spritze verbunden. Nachdem unter Durchleuchtung das Band eingestellt wurde, erfolgt das komplette Verschließen des Magenbandes durch Füllung über die Portkammer. Erst danach erfolgt die orale Gabe eines Kontrastmittels, welches nach dem Schlucken sich vor dem geschlossenen Band staut. Nun wird unter Durchleuchtung schrittweise die Flüssigkeit aus der Portkammer wieder abgezogen, bis ein guter Durchtritt des Kontrastmittels nachweisbar ist. Hier wird sofort abgebrochen und die Einstellung des Magenbandes damit beendet. Nach Entfernung der Portnadel werden die Patienten angehalten, am gleichen Tage nur flüssige Nahrung zu sich zu nehmen. Sie müssen unmittelbar vor Verlassen des Krankenhauses in der Lage sein, ausreichend zu trinken. Treten keine Probleme auf, so werden die Patienten in ambulante Weiterbehandlung entlassen und eine Wiedervorstellung in 2 Monaten vereinbart. Am nächsten Tag müssen die Patienten entsprechend der Ernährungsempfehlungen sehr gut kauen und langsam essen, so dass zwischen jedem Schluckakt eine Minute Zeit vergeht. Erfolgreich eingestellt, sind die Patienten in der Lage, 40 bis 50 % ihres Übergewichtes innerhalb von einem Jahr zu verlieren.
Alarmzeichen nach Magenbandimplantation
Während es bei der Operation kaum zu Komplikationen bei der Magenbandeinlage kommen kann, treten diese jedoch oftmals auch Jahre nach der Implantation auf. Am häufigsten ist das sog. „Slippage“, d.h. das Verrutschen des Magens durch das Magenband, wodurch es zu einem Verschluss der Durchtrittsstelle kommt. Zeichen sind die Unfähigkeit zu trinken und unstillbares Erbrechen. In diesem Fall muss eine sofortige Vorstellung in einem zertifizierten Adipositas-Zentrum erfolgen. Kann durch Entblocken des Magenbandes, d.h. Entfernung der gesamten Füllmenge aus dem Portsystem, nicht eine Passage für das Kontrastmittel durch das Band erreicht werden, so muss notfallmäßig durch eine Operation das Band geöffnet und entfernt werden. Eine weitere postoperative Komplikation ist die Magenbandmigration, d.h. das Einwachsen des Magenbandes in den Magen. Eine erneute Gewichtszunahme und Schmerzen im Bereich der Portkammer (ggf. auch Rötung und Schwellung und Infektion) können Zeichen einer Magenbandmigration sein. In diesen Fällen muss eine endoskopische Diagnostik erfolgen und das Magenband entfernt werden.